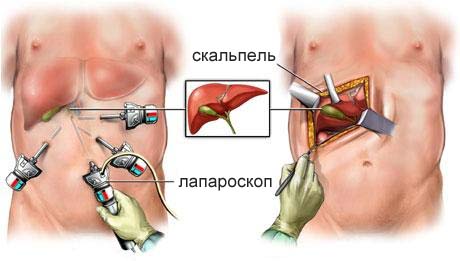
Лапароскопическая холецистэктомия, как и другие аналогичные операции (аппендэктомия, ваготомия, грыжесечение и др.), выполняется под наркозом бригадой хирургов, и все интраабдоминальные манипуляции осуществляются по цветному изображению на мониторе, передаваемому с лапароскопа с помощью небольшой видеокамеры.
При лапароскопической холецистэктомии производят четыре небольших разреза кожи передней брюшной стенки для троакаров, через которые вводятся лапароскоп и другие необходимые инструменты.
Вначале выполняют разрез выше или ниже около пупка, через него вводят иглу для наложения пневмоперитонеума, а затем и троакар для лапароскопа.
При обзорном лапароскопическом осмотре органов брюшной полости и малого таза обращают внимание на состояние печени, селезенки, желудка, сальника, петель тонкой и толстой кишок, матки и придатков. После окончания обзорного осмотра, еще до введения трех инструментальных троакаров, положение операционного стола меняют, приподнимая на 20 - 25° головной конец и наклоняя стол влево. В таком положении петли кишечника и большой сальник несколько отходят вниз, а желудок смещается влево, и желчный пузырь, если он не спаян с окружающими органами, становится более доступным осмотру.
Если на стадии обзорного осмотра органов брюшной полости не были выявлены противопоказания к лапароскопической холецистэктомии, в брюшную полость вводят еще три троакара для инструментов.
Если при осмотре обнаруживается, что желчный пузырь чрезмерно напряжен (водянка или эмпиема пузыря) и его стенку трудно захватить зажимом, то вначале частично эвакуируют содержимое. Для этого желчный пузырь в области дна пунктируют иглой, а содержимое аспирируют шприцем или с помощью отсоса.
Можно выделить несколько основных этапов лапароскопической холецистэктомии:
1) выделение желчного пузыря из спаек с окружающими органами;
2) выделение, клипирование и пересечение пузырного протока и одноименной артерии;
3) отделение желчного пузыря от печени;
4) извлечение желчного пузыря из брюшной полости.
Каждый из этих этапов лапароскопического вмешательства может быть достаточно сложным, что зависит от выраженности патологических изменений в желчном пузыре и окружающих его органах.
Нередко между желчным пузырем и окружающими его органами имеются сращения. Чаще всего к желчному пузырю бывают припаяны пряди сальника, реже - желудок, двенадцатиперстная и толстая кишки.
Для выделения желчного пузыря его захватывают зажимом в области дна и приподнимают вместе с печенью кверху. Затем, если сращения между пузырем и сальником достаточно "нежные", пряди сальника механически снимают с желчного пузыря, используя "мягкий" зажим. Для разделения более плотных сращений можно использовать ножницы или электрохирургический крючок. При выполнении этих манипуляций важно, чтобы механическое или высокочастотное пересечение спаек производилось непосредственно у самой стенки желчного пузыря. По мере разделения спаек желчный пузырь вместе с печенью все более "запрокидывают" под диафрагму, пока не доходят до области шейки пузыря.
После выделения желчного пузыря из спаек с окружающими органами на область гартмановского кармана накладывают "жесткий" зажим, которым шейка пузыря подтягивается вверх и вправо, после чего становится доступной обзору и манипуляциям область пузырного протока и пузырной артерии.
В билиарной хирургии большое значение имеет знание нормальной анатомии слияния пузырного протока и гепатикохоледоха, а также возможных аномальных вариантов. Для выделения пузырного протока и одноименной артерии вначале рассекают листок брюшины в области шейки желчного пузыря, что может быть произведено с помощью ножниц или электрохирургического крючка. Последовательность выделения пузырного протока и одноименной артерии может быть различной, это во многом зависит от их взаимного расположения и выраженности жировой клетчатки в треугольнике Кало. В подавляющем большинстве случаев пузырная артерия располагается позади протока и поэтому выделение ее в первую очередь оправдано только у больных, у которых жировая прослойка этой зоны не выражена.
После рассечения листка брюшины в области шейки обнажение пузырного протока осуществляется с помощью препаровочного тупфера, диссектора и электрохирургического крючка. Если вокруг пузырного протока имеется рыхлая соединительнотканная прослойка, то ее сдвигают тупфером книзу, в сторону гепатикохоледоха. Плотные тяжи и мелкие сосуды в этой зоне захватываются и пересекаются электрокрючком. Для выполнения последующих манипуляций на пузырном протоке (наложения клипс и пересечения) его желательно освободить на протяжении 1 - 1,5 см. На выделенный пузырный проток с помощью аппликатора накладывают клипсы и затем его пересекают.
Чаще всего выделение пузырной артерии, особенно у больных с выраженной жировой клетчаткой в области печеночно-двенадцатиперстной связки, удобнее осуществлять после пересечения пузырного протока. Выделение пузырной артерии целесообразно производить с помощью электрохирургического крючка и диссектора. Диссектором обходят пузырную артерию, выделяя ее на протяжении 1 см, и накладывают клипсы.
Пересечение артерии между наложенными клипсами можно выполнить ножницами или электрохирургическим крючком, если между клипсами имеется достаточный промежуток. Вполне допустимо клипировать только проксимальную часть артерии, а ее дистальную часть или ее ветви пережигать вплотную у стенки пузыря, используя электрохирургический крючок.
Необходимость в интраоперационной холангиографии при выполнении лапароскопической холецистэктомии возникает реже, если проведено полноценное дооперационное обследование желчных путей. Основным показанием к выполнению холангиографии являются трудности в идентификации топографоанатомических взаимоотношений пузырного протока и гепатикохоледоха.
Технические детали выделения желчного пузыря из ложа печени в определенной степени зависят от особенностей анатомических взаиморасположений между этими двумя органами.
Желчный пузырь расположен в углублении на нижней поверхности печени, называемом ложем желчного пузыря. Глубина залегания пузыря в печени достаточно вариабельна. Редко он расположен глубоко в паренхиме, так, что на поверхности определяется только 1/2 или 1/3 части его нижней полуокружности; чаще всего он лежит неглубоко, а в некоторых случаях имеет даже подобие брыжейки. Между стенкой желчного пузыря и тканью печени имеется прослойка рыхлой соединительной ткани, которая, однако, в целом ряде случаев может уплотняться и истончаться в результате воспалительных процессов. В соединительнотканной прослойке ложа желчного пузыря и в брюшине, переходящей с поверхности печени на боковые стенки желчного пузыря; расположено много артериальных и венозных сосудов, из которых возможны довольно значительные кровотечения, если рассечение или тупая препаровка производятся без предварительной коагуляции.
В процессе отделения пузыря от печени его шейка и тело постепенно все более закидываются кверху, чтобы переходная зона между задней стенкой пузыря и ложем печени все время была доступна визуальному наблюдению.
При выделении желчного пузыря из ткани печени, несмотря на применение электрокоагуляции, могут возникать различной интенсивности кровотечения из области ложа, остановку которых обычно осуществляют дополнительной коагуляцией.
Извлечение желчного пузыря из брюшной полости может осуществляться через пупок или эпигастральный троакар.